
股関節が痛いです。ぶつけたり転けたりはしていません。

レントゲンで骨頭が潰れてきているようです。
ステロイドの治療を受けられたことはありますか?

膠原病の治療で大量のステロイド治療を受けた事があります。
今もステロイドを内服しています。

大腿骨頭壊死かもしれません。
一度MRIも確認しましょう。
目次
はじめに
ステロイドは、副腎から作られるホルモンの一種で、多様な作用を持っています。ステロイドホルモンは生理的に分泌されており、免疫力を抑制したり、炎症を抑えたりする力があります。
自己免疫性疾患や炎症疾患の治療に広く使用されており、関節リウマチやCOVID-19の治療にも用いられています。しかし、ステロイドの使用には副作用が伴います。
今回は、ステロイドと大腿骨頭壊死の関係について、診断と治療方法を解説します。
ステロイドの使用と副作用
ステロイドは、経口ステロイド(飲み薬)やステロイドパルス療法(点滴による一時的な大量投与)として使用されます。
ステロイドは有効な治療薬ですが、副作用もあります。感染リスクの増加、糖尿病、胃潰瘍、血栓などがありますが、その中でも大腿骨頭壊死が重要な副作用の一つです。
大腿骨頭壊死とは

病態
大腿骨頭壊死は、大腿骨頭に血流が遮断されることで生じる病気です。血流が途絶えると大腿骨頭は壊死し、体重を支えられなくなって潰れてしまいます。
日本では年間約2000人が発症し、比較的稀な病気です。特に30代~50代の比較的若い方に多く発症します。
壊死が進行しても初期は痛みがなく、気づきにくい病気です。骨頭が潰れてから初めて痛みが出ることが多く、壊死自体に気づかないこともあります。
危険因子
- ステロイド治療(1日15mg以上の使用、短期間での大量使用)
- 長期的な過度の飲酒(日本酒2合以上/日を10年以上)
- 喫煙(1日20本以上)
ステロイド、飲酒などが危険因子といわれています。
診断方法

大腿骨頭壊死の診断にはMRIが最も有効です。X線やCTでは初期の壊死は発見できませんが、MRIなら早期の壊死を発見できます。
特に、飲酒歴やステロイド治療歴のある患者には、股関節痛がある場合、MRIでの確認が推奨されます。
しかし、MRIは頻繁な撮像には向いていないため、ステロイドパルスを行った患者に対しては股関節痛が無いか確認し、レントゲンで適宜フォローしておく必要があります。
予防と発生時期
予防方法
- 過度の飲酒を避ける
- ステロイドの使用に注意する(医師と相談の上、適切な使用を)
発生時期
ステロイド投与開始から1か月以内に壊死が発生することがありますが、壊死してから圧壊するまでには通常1年以内です5)。
治療は?
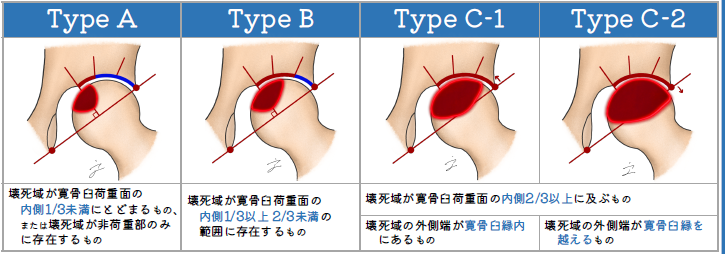
壊死は、壊死域がどの部分にあるかで分類されます。
- Type A: 壊死域が寛骨臼荷重面の内側1/3未満,または壊死域が非荷重部のみに存在するもの
- Type B: 壊死域が寛骨臼荷重面の内側1/3以上2/3未満
- Type C: 壊死域が寛骨臼荷重面の内側2/3以上
体重がかかる部分(荷重部)に壊死が起こると経過が悪いと言われています。
typeCでは圧壊しやすく進行しやすいと言われています6)。
壊死のタイプと圧壊の進行度、患者の年齢や社会的背景を考慮して治療方法を決定します。
治療方法
- 細胞治療: MSC(間葉系幹細胞)やFGF(線維芽細胞増殖因子)など
- 保存的治療: 安静、杖歩行、生活指導、骨粗鬆症治療薬(ビスホスホネート製剤など)
- 手術: 骨切り術、人工股関節置換術
保存的治療
初期の場合、壊死部分が圧壊しないように、股関節に負担をかけないことが重要です。安静や杖歩行、重いものを持たないなどの生活指導を行いますが、痛みの軽減には効果がありますが、圧壊の進行予防の効果ははっきりしていません。
手術
若い方で圧壊のリスクが高い場合には、骨切り術を行うことがあります。また、高齢の方や圧壊が進行している場合には、人工股関節置換術が選択されます。
近年ではMSCやFGFといった細胞治療による効果が示されており、今後 再生治療の分野が期待されております8)。
まとめ
大腿骨頭壊死はステロイド使用に伴う重要な副作用です。早期発見と早期治療が鍵となります。股関節の痛みがある場合は、早めに整形外科に相談することをお勧めします。